 Функциональные нарушения мочеиспускания встречаются на протяжении всего восстановительного периода после перенесенной позвоночно-спинномозговой травмы. И, несмотря на явную взаимосвязь уровня повреждения спинного мозга, выраженность проявлений и формирование окончательной формы нейрогенной дисфункции зависит от характера и обширности повреждения проводящих структур.
Функциональные нарушения мочеиспускания встречаются на протяжении всего восстановительного периода после перенесенной позвоночно-спинномозговой травмы. И, несмотря на явную взаимосвязь уровня повреждения спинного мозга, выраженность проявлений и формирование окончательной формы нейрогенной дисфункции зависит от характера и обширности повреждения проводящих структур.
Степень повреждения спинного мозга относится к наиболее значимому фактору, определяющему как прогноз течения травматической болезни спинного мозга и восстановления его проводниковой функции, в том числе и восстановления координированного акта мочеиспускания.
Острый период травматической болезни спинного мозга соответствует острому спинальному шоку, развивающемуся после позвоночно-спинномозговой травмы. Для этого периода течения заболевания характерна задержка мочи. Она обусловлена аконтрактильностью и арефлекторностью мочевого пузыря, сохранностью гладкомышечного сфинктера мочевого пузыря и временной утратой основных рефлексов акта мочеиспускания. При благоприятном течении острого периода пациент может мочиться самостоятельно с легким натуживанием через 3-4 дня после травмы в перерывах между периодическими катетеризациями, что указывает на восстановление рефлекторной активности детрузора. Задержка мочеиспускания может длиться от одного до трех месяцев после травмы с полным поперечным повреждением спинного мозга. В ряде случаев восстановление рефлекторной активности может затянуться до 1—2 лет [ 16]. У 70% пациентов восстановление рефлекторной активности мочевого пузыря начинается в течение раннего периода течения травматической болезни спинного мозга.
В раннем восстановительном периоде основные проявления нейрогенной дисфункции состоят из периодически возникающего непроизвольного опорожнения мочевого пузыря, нарушенной чувствительности (утрата чувства позыва на мочеиспускание и наполнения мочевого пузыря) и наличия остаточной мочи.
Нарушения чувствительности в виде отсутствия чувства позыва к мочеиспусканию, наполнения мочевого пузыря и прохождения мочи и катетера по мочеиспускательному каналу встречаются у 96% пациентов с полным и у 66% пациентов с частичным нарушением проводимости спинного мозга [24].
Поражение сакрального центра мочеиспускания не сопровождается восстановлением рефлекторной активности детрузора, при этом может наблюдаться хроническая задержка мочеиспускания, требующая решения вопроса о длительном дренировании мочевого пузыря.
При высоком уровне травмы выраженной зависимости длительности задержки мочи, нарушения чувствительности и функционального состояния мочевого пузыря от уровня повреждения шейных сегментов спинного мозга нет, все различия обусловливаются тяжестью нарушения проводимости и периодом травматической болезни спинного мозга.
Окончательная форма нейрогенной дисфункции мочевого пузыря формируется в позднем периоде травматической болезни спинного мозга, который начинается с 4-го месяца с момента получения травмы и может длиться неопределенно долго.
Нейрогенный мочевой пузырь характеризуется различными диаметрально противоположными вариантами клинических проявлений, которые прежде всего связывают с уровнем поражения спинного мозга и наличием дискоординации функции детрузора и наружного сфинктера мочевого пузыря. При этом корреляция форм нарушений мочеиспускания с неврологическим статусом прослеживается не всегда.
Форма нейрогенной дисфункции мочеиспускания и выраженность ее проявлений зависят, как указывалось ранее, от уровня и степени поражения центров и нервных путей. Разнообразие клинической картины проявления нейрогенного мочевого пузыря как раз и обусловлено сложным, часто многофакторным, смешанным и разноуровневым характером нарушений иннервации, приводящим к дисфункции мочевых путей.
В промежуточном и позднем периоде течения травматической болезни спинного мозга формируется одна из форм нейрогенной дисфункции мочевого пузыря. Период ее формирования зависит от тяжести повреждений проводниковой функции спинного мозга, эффективности неврологического и реабилитационного лечения, особенностей течения восстановительного периода, наличия осложнений нейрогенного мочевого пузыря со стороны мочевыделительной системы.
Клиническая форма нейрогенного мочевого пузыря определяется тяжестью и уровнем повреждения проводящих путей спинного мозга. На основании отечественной клинической классификации можно выделить следующие формы нейрогенной дисфункции мочевого пузыря при травматической болезни спинного мозга: рефлекторный спинальный, неадаптированный спинальный, арефлекторный спинальный, арефлекторно-неадаптированный мочевой пузырь.
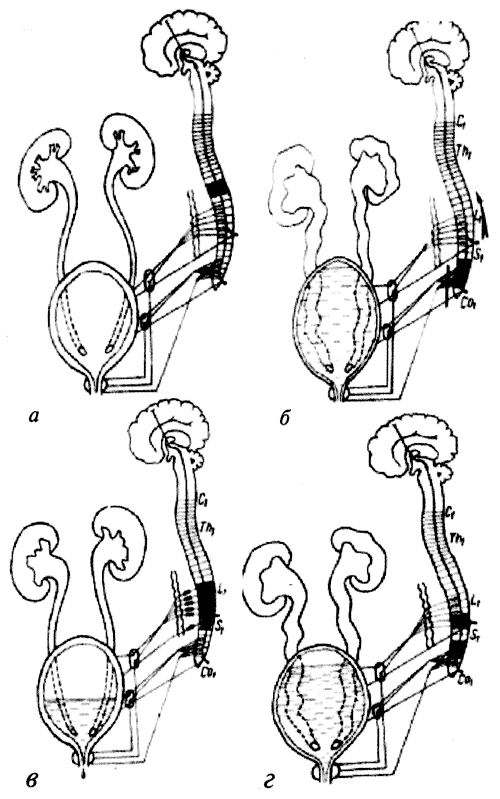
Рефлекторный мочевой пузырь формируется при позвоночно-спинномозговой травме выше пояснично-крестцовых центров мочеиспускания (рис. 2, а).

Рис. 2. Формы нейрогенной дисфункции мочевого пузыря при травматической болезни спинного мозга (по Н.Е. Савченко, В.А. Мохорт, 1970): а — рефлекторный спинальный мочевой пузырь; б — арефлекторный мочевой пузырь; в — неадаптированный мочевой пузырь; г — смешанный (арефлекторно-неадаптированный) мочевой пузырь
В этом случае наблюдается развитие спинального автоматизма, обусловленного сохранением адаптационной и резервуарной функции спинальных центров и отсутствием центрального коркового контроля микции[1] и нисходящего регуляторного влияния Варолиева моста (его ретикулярной формации). Клинически такая форма нейрогенной дисфункции характеризуется развитием гиперактивности мочевого пузыря и/или детрузорно-сфинктерной диссинергией[2]. Развитие детрузорно-сфинктерной диссинергии более характерно для повреждений с полным нарушением проводимости спинного мозга (уровень повреждения С2–Т12 и L2–S2).
При этой форме нейрогенной дисфункции мочевого пузыря в позднем периоде травматической болезни спинного мозга наблюдается восстановление чувствительности, грубые нарушения которой особенно выражены при полном нарушении проводимости спинного мозга.
При полном нарушении проводимости спинного мозга позыв к мочеиспусканию и чувство наполнения мочевого пузыря восстанавливаются практически у 50% пациентов, прохождение мочи и катетера по мочеиспускательному каналу — у 14,5%. В большинстве наблюдений позыв к мочеиспусканию и чувство наполнения мочевого пузыря восстанавливаются в виде императивного[3] позыва или различных вегетативных реакций.
Вегетативные реакции в виде парестезии, приливов, потливости, учащения сердцебиения являются эквивалентом утраченного ранее позыва, так как считается, что они проводятся теми же вегетативными образованиями [24]. Характерно внезапное выделение небольших порций мочи. Встречающееся недержание мочи (по устаревшему определению — неудержание) носит ургентный характер и является следствием гиперактивности мочевого пузыря. Периодически может возникать парадоксальное прерывание мочеиспускания в связи с непроизвольным преходящим торможением мочевого потока в течение рефлекторного опорожнения [11].
Неадаптированный спинальный мочевой пузырь развивается при изолированном поражении симпатического центра мочеиспускания (Th12—L2), характеризуется сочетанием нарушения адаптации детрузора к нарастающему объему мочи с атонией гладкомышечного сфинктера (рис. 2, в). Клинически эта форма нейрогенной дисфункции мочевого пузыря проявляется в виде постоянного недержания мочи. При этой форме нейрогенного мочевого пузыря может накапливаться некоторое количество остаточной мочи, обычно оно не носит угрожающий характер, но требует динамического наблюдения и при необходимости коррелирующей терапии.
При поражении крестцового центра мочеиспускания (S2—S4) наблюдается арефлекторная спинальная форма нейрогенной дисфункции мочеиспускания, клинически характеризующаяся «гипорефлекторным» мочевым пузырем. При арефлекторной форме адаптационная функция мочевого пузыря не страдает, и сохраняющийся высокий комплеанс в сочетании с достаточным тонусом внутреннего сфинктера приводят к хронической задержке мочи (рис. 2, б). Отмечается сохранение чувства растяжения мочевого пузыря как при частичном, так и при полном поперечном повреждении спинного мозга, что обусловлено сохранением симпатического центра мочеиспускания. Акт мочеиспускания осуществляется пациентами с напряжением и применением вспомогательных приемов в виде выдавливания мочи по типу приема Креда или напряжением мышц передней брюшной стенки.
Прогрессирующие органические изменения детрузора и внутреннего (гладкомышечного) сфинктера могут привести к недержанию мочи от переполнения — ischuria paradoxa и вторичным осложнениям со стороны мочевых путей.
При поражении парасимпатического и симпатического центров мочеиспускания развивается смешанная форма нейрогенной дисфункции мочеиспускания, или иначе арефлекторно-неадаптированный мочевой пузырь (рис. 2, г). Для этой формы нейрогенной дисфункции мочеиспускания характерно резкое ослабление ощущения позыва на мочеиспускание, недержание мочи при умеренном наполнении мочевого пузыря, неполное опорожнение и накопление умеренного количества остаточной мочи. В ряде случаев отмечается сохранение какого-то слабого эквивалента позыва на мочеиспускание и возможности частичного опорожнения мочевого пузыря [23]. Смешанная форма нейрогенной дисфункции мочевого пузыря имеет высокий риск развития вторичных нейро-дистрофических нарушений мочевого пузыря и осложнений со стороны мочевых путей.
[1] Микция - это заимствованное слово, обозначающее мочеиспускание. Под ним подразумевается естественное мочеиспускане. При нарушении микции врачи говорят о расстройстве мочеиспускания. [Прим. www.reabilitaciya.org].
Даренков С.П., Селюков Р.В. Нейрогенный мочевой пузырь при травматической болезни спинного мозга // Реабилитация больных с травматической болезнью спинного мозга; Под общ. ред. Г.Е. Ивановой и др. - М., 2010. С. 122-126.

